Intrauterinní infekce: od příčin k účinkům
Často, když slyšíme o nitroděložní infekci, si rodiče stěží dovedou představit, o čem přesně je. Pokud má těhotná žena chřipku, je to infekce nebo ne? A pokud je drozd - může být dítě nakaženo? Tento článek se zaměří na intrauterinní infekce plodu a jak se jim vyhnout.
Co je to?
Intrauterinní infekce se nazývají poměrně velkou skupinou onemocnění plodu a nově narozených drobků. Takové infekce jsou možné v důsledku infikování dítěte během těhotenství (během jeho intrauterinního pobytu), stejně jako během porodu. Taková infekce může způsobit smrt dítěte před narozením, stejně jako zpoždění dítěte ve vývoji. Přítomnost intrauterinní infekce u žen zvyšuje pravděpodobnost potratu a předčasného porodu. Velká rizika anomálií a deformací formace dítěte, poškození jeho orgánů a systémů, zejména nervových.
Virové agens, patogenní bakterie, houby a někdy i paraziti mohou způsobit onemocnění plodu v děloze a během porodu. Přenosová cesta je vždy svislá, tj. nemoc jde z matky na dítě. Je těžké říci, jak často se takové infekce vyskytují, neexistuje více či méně spolehlivých statistik, nicméně podle Světové zdravotnické organizace bylo každé desáté novorozené dítě vystaveno intrauterinní infekci.
Ve čtvrtině úmrtí dětí v Rusku jsou intrauterinní infekce „vinné“. Jsou příčinou anomálií a hrubých vad v přibližně 80% žetonů narozených s určitými odchylkami. Mezi dětmi, které zemřely dříve, než dosáhly věku jednoho roku, s vrozenými anomáliemi vývoje, leží asi v 30% případů hlavní příčina tragédie také v intrauterinní infekci.
O jakých infekcích mluvíme? To je obvykle u TORCH infekcí (TORCH). Toto snížení bylo zavedeno v roce 1971 odborníky ze Světové zdravotnické organizace:
- T - toxoplazmóza;
- O - mykoplazma, syfilis, hepatitida, streptokoková infekce (streptokoky), candida a další virové a bakteriální infekce;
- R - zarděnka;
- C, cytomegalovirus;
- H - herpes.
Navíc jsou všechny infekční patogeny rozděleny do samostatných skupin:
- viry: rubeola (rubeola), cytomegalovirus, herpetické viry, virová hepatitida;
- bakterie: syfilis, listerióza, tuberkulóza, pohlavně přenosné nemoci, sepse;
- paraziti: toxoplazmóza a některé další;
- houby: Candida a další;
- koinfekce způsobené několika různými patogeny.
Příčiny, způsoby a mechanismy přenosu
Tyto infekční nemoci se vyvíjejí u plodu v případě infekce od matky před narozením nebo přímo během porodu. Téměř vždy zdrojem infekce je žena. Před narozením se dítě může nakazit skrze krev cirkulující v systému mateřsko-placenta-plod prostřednictvím infikovaných plodových vod. V procesu porodu - kontaktem a aspirací. Infekční infekce může také postihnout dítě, když je předepsána invazivní prenatální diagnóza: v kordocentéze, amniocentéze, biopsii choriových klků, stejně jako v postupech spojených se zavedením krevní plazmy a dalších léků do pupeční šňůry dítěte
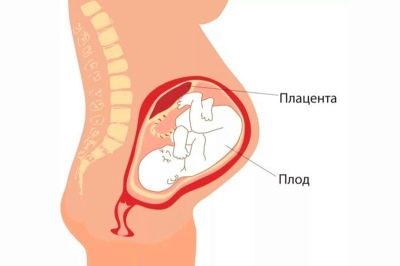
V procesu porodu dochází k infekci v důsledku přítomnosti infekce v mateřském kanálu matky.Placenta je tvořena přírodou nejen pro potraviny, ale také pro ochranu dítěte před viry, bakteriemi, plísněmi. Pro většinu patogenů je placenta skutečně nepřekonatelnou bariérou. Ale pouze pokud není „místo dětí“ poškozeno, funguje normálně.
Pokud je u ženy diagnostikována fetoplacentární insuficience, není infekce dítěte vůbec vyloučena.
Rizikem jsou těhotné ženy, které mají problémy se zdravím žen, například kolpitis, endocervicitis nebo pohlavně přenosné nemoci. Pravděpodobnost, že dítě bude nakaženo intrauterinní infekcí, se zvýší, pokud má žena diagnostikovanou hrozbu potratu, preeklampsii, pokud již v zajímavém postavení trpěla akutní formou výše uvedených infekcí. Předčasně narozené děti jsou vystaveny většímu riziku nákazy intrauterinně.
Pokud se dítě v prvních 2-3 měsících těhotenství infikuje ve fázi organogeneze, těhotenství obvykle končí potratem, protože mnohé malformace jsou neslučitelné se životem a dalším vývojem. Pokud se infekce vyskytne před 12. týdnem, pak často vede k narození mrtvého dítěte nebo dítěte s těžkými vadami. Pokud se infekce vyskytne uprostřed gestačního období nebo v posledním třetím trimestru, pak se obvykle léze omezí na jeden orgán nebo se infekce zobecní.
Pokud je těhotná žena vážně nemocná s virovým onemocněním nebo onemocněním způsobeným patogenními bakteriemi, neznamená to, že dítě je také vážně nemocné, a naopak mírná nemoc nastávající matky nezaručuje, že její dítě má intrauterinní infekci. Závažnost úniku se nemusí shodovat.
Příznaky a příznaky
O možné přítomnosti intrauterinní infekce u drobků mohou zdravotníci již během porodu odhadnout. Neprůhledné, zakalené amniotické vody s nečistotami z meconia budou tyto myšlenky navádět. Obvykle, původní výkaly tmavě zelené barvy vyjdou ze střeva plodu po narození, ale když nakažený, defecation často nastane nedobrovolně zatímco ještě v lůně, proto vody mají tmavou barvu a velmi výrazný hnilobný zápach.
Skutečnost, že riziko infekce je vysoké, je indikováno porodníky a charakteristikou „místa dětí“. Placenta s intrauterinní infekcí má znaky nadbytku, jsou zde mikrotromby, oblasti nekrotické povahy.
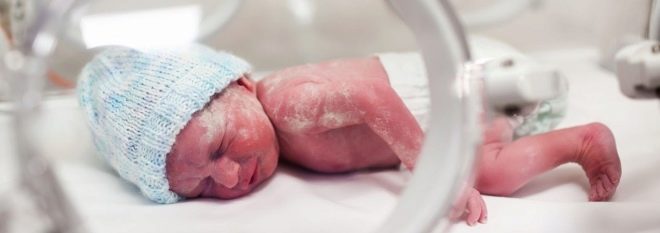
Mnoho dětí s intrauterinní infekcí se rodí s asfyxií, mají menší hmotnost než je nutné, existují známky hypotrofické postavy. Mají mírně zvětšenou játra, mohou být pozorovány některé vývojové abnormality, někdy je při narození pozorován mikrocefalie nebo hydrocefalus.
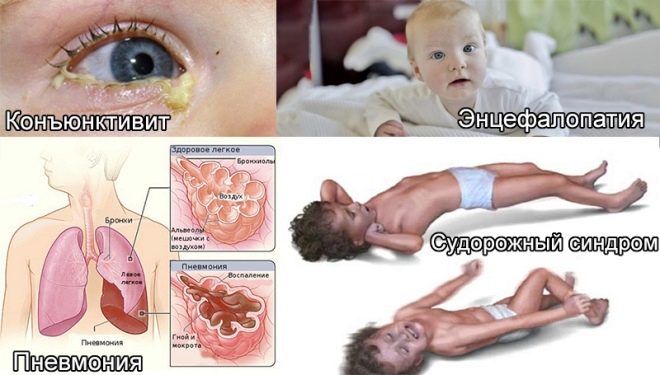
Od prvních hodin života mají tato miminka žloutenku, na kůži mohou být pustuly, různé erupce ve formě roseolu nebo vezikul, horečka a horečka, křeče, problémy s dýcháním. Od prvních dnů se může vyvinout pneumonie, omfalitida, zánět srdečního svalu, snižuje se množství hemoglobinu v dětské krvi, oči jsou často postiženy konjunktivitidou nebo keratokonjunktivitidou, na kůži - hemoragickém syndromu se může objevit více krvácení. Vyšetření v porodnici může prokázat vrozený glaukom, šedý zákal, srdeční a cévní defekty, problémy s mozkem.
Novorozenci s intrauterinními infekcemi pravidelně prasknou, je to hojné, jejich svaly jsou oslabeny, jsou zde známky deprese centrálního nervového systému, kůže má šedavý odstín. Jedná se o běžné příznaky u všech dětí s intrauterinními infekcemi. Každá specifická infekce však může mít své vlastní výrazné klinické projevy.
Toxoplazmóza - vrozená forma
Pokud je dítě v děloze postiženo jednobuněčným parazitem - Toxoplasma, pak to vede k vážným následkům, které se projevují výrazným zpožděním vývoje, malformacemi mozku, orgány zraku, srdcem a kosterními kostmi.
Po narození dítěte s vrozenou toxoplazmózou má horečku, těžkou žloutenku, edém, zarudnutí kůže exantémem, hemoragickou vyrážku, volnou stolici, křeče a zánět srdečního svalu, ledvin, plic. Hodně záleží na době infekce. Pokud se to stalo nedávno a dětská choroba má subakutní průběh, pak se obvykle projevuje meningitidou nebo encefalitidou.
Pokud se dítě infikovalo relativně dlouhou dobu a nemoc se stala chronickou, pak se nejčastěji pozoruje hydrocefalus, pokles objemu mozku. Často se děti rodí se šilháním, úplnou nebo částečnou atrofií zrakového nervu.
Důsledkem vrozené toxoplazmózy může být oligofrenie, rozvoj epilepsie a slepota.
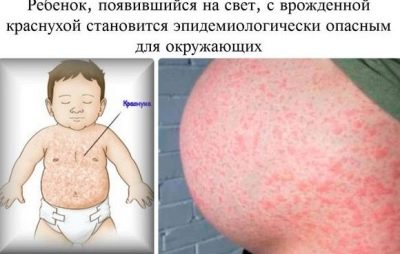
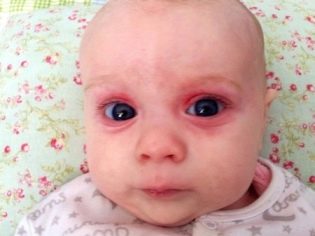
Rubella
S tímto infekčním onemocněním se může narodit dítě, když matka v období těhotenství onemocněla zarděním. Musíte vědět, že rizika, která dítě infikuje, jsou přímo závislé na konkrétním období:
- počáteční podmínky - riziko se odhaduje na 85% nebo více;
- ve druhém trimestru - pravděpodobnost je přibližně 20%;
- ve třetím - asi 10%.
V každé fázi porodu může rubeola vést k potratu v důsledku smrti dítěte.
Děti, které mají to štěstí, že přežijí v děloze s vrozenou zarděnkou, se rodí s nízkou tělesnou hmotností, porod obvykle nese status předčasného. V prvních hodinách mají hojnou hemoragickou vyrážku na těle, žloutenku spojenou s rozpadem červených krvinek, trvá dlouhou dobu. Koinfekce se zpravidla nazývají triáda, protože jsou obvykle prezentovány do určité míry nebo jiné.
Mohou to být:
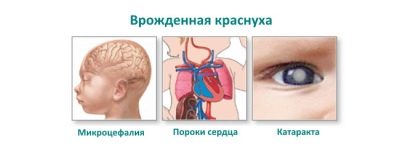
- abnormality orgánů zraku: katarakta, glaukom nebo mikrofoftalie;
- poškození srdce: různé defekty, například otevřený arteriální kanál nebo stenóza plicní tepny;
- abnormality sluchu: vrozené abnormality sluchových nervů a vlasových buněk, vrozená ztráta sluchu nebo hluchota.
Pokud má žena dlouhodobě uzavřenou zarděnku, nemusí být vrozená srdeční vada a soubor symptomů bude omezen pouze na poškození orgánů zraku a sluchu.
Tyto znaky jsou základní. Nacházejí se u převážné většiny novorozenců s vrozenou formou rubeoly. Existují však i jiné příznaky, které lze pozorovat - například pokles objemu mozku, edém mozku, rozštěp patra, malformace kosterních kostí, abnormální vývoj močových orgánů a reprodukčního systému.
Dítě s takovou vrozenou vadou se vyvíjí s výrazným zpožděním od svých vrstevníků, zatímco on zaostává jak fyzicky, tak psychicky.
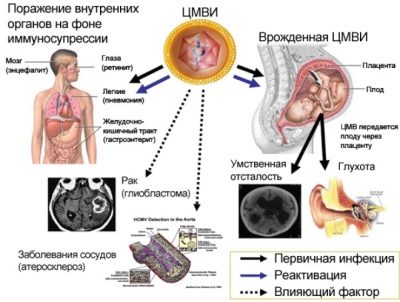
Infekce CMV (cytomegalie)
Dětská choroba v děloze s cytomegalovirem po narození se projevuje lézí jedné nebo rozsáhlé abnormality mnoha orgánů. Způsobuje tento virus patologickému poklesu imunity, hnisavých a septických účinků.
Cytomegalovirus je často hlavní příčinou poklesu objemu dětského mozku, rozvoje retinopatie a šedého zákalu. Infekce v prvním trimestru obvykle vede k tomu, že děti mají srdeční vady a cévní systém. Po porodu se obvykle vyvíjí bilaterální pneumonie a poškození ledvin. Trpí tímto virem a nervy: vizuální a sluchové. Proto není vyloučen výskyt slepoty, hluchoty.
Vrozená herpes infekce
Herpes viry mohou ovlivnit tělo dítěte různými způsoby: generalizovaná infekce se vyvíjí přibližně v polovině případů, nervový systém trpí v každém pátém případě,kůže a sliznice jsou postiženy ve 20% případů.
Dítě narozené na světě s generalizovanou formou infekce herpes, obvykle dochází k významným problémům se spontánním dýcháním - vyvíjí se tzv. distress syndrom. Jeho stav je komplikován pneumonií, zvětšenými játry a trombocytopenií. Když jsou postižena nervová zakončení, nejčastěji se vyvíjí encefalitida a meningoencefalitida. Když se forma kůže dítěte narodí s hojnou vyrážkou typu vezikul, s vyrážkou postižené nejsou pouze kůže, ale sliznice a vnitřní orgány. Pokud se k této formě přidá bakteriální infekce, pak se obvykle vyvíjí sepse.
Herpes viry mohou způsobit pokles objemu mozku, slepotu, hypoplazii končetin a mentální a psychomotorickou retardaci.
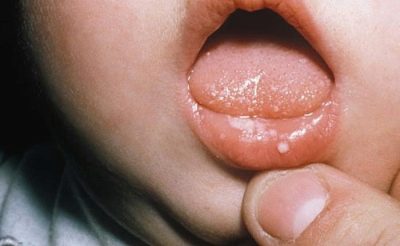
Chlamydia - vrozená forma
Matky infikované chlamydií přenášejí na své děti asi 45-50% případů. Každé páté dítě narozené s chlamydií vyvíjí pneumonii, téměř všechny mají poškození očí chlamydií. Kojenci jsou infikováni hlavně během průchodu porodním kanálem v době jejich narození. A první příznaky infekce se objevují již 1-2 týdny po porodu.
Každé čtvrté dítě, lékaři zjišťují nazofaryngitidu, každou třetí - konjunktivitidu, která není přístupná léčbě antibiotiky, malý účinek dává pouze tetracyklin. V 15% případů se pneumonie vyvíjí se silným kašlem. Méně často se onemocnění projevuje gastroenteritidou. Uogenitální orgány dítěte jsou také zasaženy v 15% případů - dívky mají vulvitidu a uretritidu u dětí obou pohlaví.
Mykoplazmóza
Dítě se během porodu infikuje mykoplazmou. Pokud je u těhotné ženy zjištěna mykoplazma, léčba musí být nutně provedena po 16 týdnech, což pomáhá snížit výskyt infekce u dětí.
Mykoplazmóza u novorozenců způsobuje plicní pneumonii, která se vyvíjí velmi pomalu. Dítě je bledé, objevuje se dýchavičnost a postupně se zvyšuje. Asi 15% dětí v prvních měsících života od takové pneumonie zemře.
Kandidóza - vrozená forma
Rozpoznání vrozené kandidózy je nejobtížnější, protože často se skrývá a diagnóza může být učiněna pozdě. Nejčastěji jsou houbové léze nalezeny u dětí, které jsou ve spěchu, aby se narodily předčasně, stejně jako u dětí, jejichž matky trpěly cukrovkou během těhotenství, v přítomnosti kandidózy v analýzách budoucí matky.
Houby mohou vést k širokému spektru lézí: lze pozorovat kožní, slizniční léze a generalizovanou kandidální infekci. Infekce Candida může být viscerální, s plísňovými infekcemi srdečního svalu, jater a ledvin. Nemoc může snadno a tvrdě proudit.
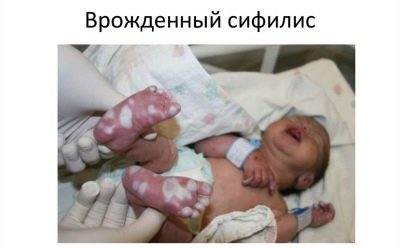
Vrozený syfilis
Příčinou onemocnění u nově narozeného dítěte je podobné onemocnění matky při čekání na dítě. To je důvod, proč jsou všechny nastávající matky prováděny při trojnásobném vyšetření na RV během nošení dítěte.
Příznaky vrozené syfilis v batole se nemusí objevit okamžitě, ale během prvních dvou let života. Typicky onemocnění vyvolává syfilitickou rýmu, pemfigus, osteoporózu a zvětšení jater.
Pokud byla v průběhu těhotenství budoucí matka diagnostikována syfilis, pak je dítě odebráno k analýze pupečníkové krve bezprostředně po narození. Vrozený syfilis může být indikován placentou, která je ve své struktuře patologicky zvětšena a modifikována.
Diagnostika
Vzhledem k závažnosti možných následků těchto infekcí na dítě se zdravotníci podílejí na identifikaci infekčních nemocí, jakmile žena „v pozici“ přijde do nemocnice, aby se zaregistrovala. TORCH-komplexní testy, šmouhy z pochvy na mikroflóře, bakposev několikrát během čekací doby dítěte, počínaje prvním trimestrem.
Lékař může kdykoliv podezřívat intrauterinní infekci u dítěte. V tomto případě bude žena podána žádost o invazivní diagnostický postup. Krevní krev plodu nebo vzorek plodové vody po in vitro studii (in vitro - „in vitro“) bude schopna poskytnout přesnou odpověď na otázku, zda má dítě infekci nebo ne.
Tam jsou značky, které jsou viditelné na ultrazvuku. Velmi často je intrauterinní infekce strouhanky doprovázena změnou množství plodové vody na větší nebo menší stranu, proto je v případě nízké vody nebo polyhydramnios nutně zvýšena otázka možné infekce. Ve vodách ultrazvuku se často nalézá tzv. Suspenze.
Předčasné zrání placenty, stejně jako edém samotného plodu, který je patrný z výsledků měření fetometrie, indikuje infekci u dítěte.
Zkušený lékař ultrazvukové diagnostiky bude určitě věnovat pozornost vývojovým abnormalitám některých vnitřních orgánů dítěte, zhoršenému průtoku krve v pupeční šňůře, placentě. Na CTG po 29-30 týdnech těhotenství mohou případné infekční onemocnění plodu znamenat změnu a odchylku od standardů PSP.
Po narození dítěte bude mnohem více příležitostí pro diagnostiku k dispozici zdravotnickým pracovníkům - to je celá řada laboratorních testů, bakteriologických i virologických. Velmi informativní metodou je histologie placentárních tkání.
Během prvního dne novorozence s podezřením na intrauterinní infekci musí být třetí den vyšetřen neurolog, kardiolog, oftalmolog a třetí den spolu se zbytkem novorozence.
Léčba
Všechny děti narozené s intrauterinními infekcemi okamžitě začnou dostávat léčbu. Pokud je léze registrována virově, je předepsána léčba interferony, imunoglobuliny, dětem jsou podávány imunomodulátory. Herpetické viry vyžadují použití speciálního léku, který byl vyvinut proti nim - "Acyklovir". Pokud je infekce u dítěte bakteriální povahy, je předepsána antibiotická léčba.
Všechna tato opatření jsou navržena tak, aby eliminovala a neutralizovala tělo, které je zodpovědné za infekci a všechny patologické procesy. Kromě hlavního léku, předepsaná a symptomatická léčba. A záleží na tom, jaké specifické symptomy batole jsou doprovázeny infekcí.
Je třeba pochopit, že některé důsledky vyžadují chirurgický zákrok, například vrozené srdeční vady. Pro děti s hluchotou jsou indikovány kochleární implantace a další metody korekce sluchového postižení.
Žádný lékař nebude schopen s jistotou odpovědět na otázku, jaké jsou předpovědi pro dítě, které se narodilo s intrauterinní infekcí.- vše závisí na povaze onemocnění, stupni poškození malého organismu, jeho vlastní imunitě a dokonce i na touze dítěte přežít. Statistiky však ukazují, že v 80% případů s generalizovanou vrozenou infekcí dochází k úmrtí dítěte bez ohledu na to, jak dobře je mateřská nemocnice a oddělení dětí technicky vybavena.
Léky se mohou snadno vyrovnat s lézemi jednotlivých orgánů, ale podstatná korekce lézí CNS prakticky neexistuje. A pak budou předpovědi záviset na tom, jak je narušeno fungování mozku, jak jsou poškozené mozkové struktury.
Prevence
Hlavní způsob, jak se vyhnout intrauterinní infekci plodu, je považován za podrobné vyšetření ženy před těhotenstvím. Je nutné včas určit, aby se zjistily všechny možné infekce u ženy a jejího sexuálního partnera, mnoho nemocí lze snadno a poměrně rychle léčit, hlavní věc je, že by to mělo být provedeno dříve, než se na testu objeví dva pruhy; dítě
Žena, která plánuje těhotenství, stejně jako dítě pod jejím srdcem, by měla vyloučit komunikaci a kontakt s infekčními pacienty. Většina infekcí v těle má podobu protilátek, které chrání před reinfekcí, jak je tomu u zarděnek a planých neštovic. A pokud žena, která plánuje stát se matkou, dříve než takové nemoci ublíží, musí být provedena 3-4 měsíce před těhotenstvím vhodné očkování. To pomůže vyhnout se infekci při čekání na dítě.
Poté, co v prvním trimestru trpěl infekčním onemocněním, může lékař nabídnout potrat ze zdravotních důvodů. To je také jedna z metod prevence intrauterinních infekčních onemocnění u dětí.
Pokud se ukáže, že došlo k infekci dítěte, což je potvrzeno testy a invazivní diagnostikou, pak žena a její rodina by se měly rozhodnout, zda těhotenství ukončí. Každý má právo souhlasit a odmítnout.
Informace o tom, co jsou intrauterinní infekce nebezpečné pro ženy a pro budoucí dítě, naleznete v následujícím videu.