Lymfadenitida u dětí: příznaky a léčba dítěte se zánětem lymfatických uzlin
Patologie, při které se lymfatické uzliny zvětšují, se nazývá lymfadenitida. Jedná se o poměrně časté onemocnění u dětí různého věku.
Co je to?
Zvětšené lymfatické uzliny mají normální velikost vzhledem k různým příčinám. V normálním stavu by tito sběratelé měli zabránit šíření různých infekcí v celém těle. Každá lymfatická uzlina se skládá ze souboru jednotlivých imunitních buněk - lymfocytů. Právě oni musí stát na ochraně těla před různými škodlivými mikroorganismy.
Silný zánět vede ke zvýšení lymfatických uzlin.. To může být akutní a chronické. Když mikroby zasáhnou nebo po expozici provokujícímu faktoru poprvé hovoří o akutním procesu. Pokud nepříznivé příznaky přetrvávají po delší době nebo se znovu objeví po několika měsících, pak se tato klinická forma již nazývá chronická.
Lékaři považují lymfadenitidu za sekundární onemocnění, protože zvětšená lymfatická uzlina je důsledkem, nikoli příčinou.. K tomu vedou různé patologické stavy a nemoci. Imunitní systém dítěte nefunguje stejně dobře jako dospělý. To vede ke skutečnosti, že reakce z lymfatických uzlin jsou poměrně časté.
Základem všech lékařských klasifikací lymfadenitidy je anatomický princip. Různé formy onemocnění se nazývají s ohledem na místo, kde se objevily rozšířené lymfatické uzliny. Tato klasifikace umožňuje lékařům plně porozumět zóně zánětu a úspěšně zpracovat taktiku nezbytné léčby.
Pro konečnou tvorbu lymfatického systému trvá nejméně deset let. Obvykle je dospívání již plně tvořeno.
Nejnebezpečnější věk, kdy jsou lymfatické uzliny nejvíce náchylné k různým infekcím a zánětům, je považován za časové období před nástupem pěti let. V této době je obvykle zaznamenán největší počet případů onemocnění u dětí.
Důvody
Vývoj lymfadenopatie lymfatických uzlin může vést k řadě faktorů. Vědci poznamenávají, že až 75% případů tohoto onemocnění je způsobeno různými bakteriemi. Dokonce identifikovali seznam nejnebezpečnějších bakteriálních infekcí, ve kterých se s vysokou mírou pravděpodobnosti zvyšuje lymfatické uzliny.
Patří mezi ně:
- zánět vedlejších nosních dutin (sinusitida, frontální sinusitida);
- zánět vnitřních struktur ucha (otitis);
- furunkulóza a ekzém;
- pyodermie a běžný hnisavý proces na kůži;
- šarlatovou horečku a záškrt.
Podle statistik vede vývoj lymfadenitidy nejčastěji k:
- Streptokoková infekce.
- Staphylococcus.
- Infekce Epstein-Barrové viry.
Bakterie se mohou dostat do lymfatických uzlin různými způsoby. Nejčastěji se tam dostanou spolu s krevním oběhem.. Mikroorganismy jsou také schopny dosáhnout lymfatických uzlin kontaktem nebo lymfatickým tokem. Jakmile se ocitnou v lymfoidní tkáni lymfatické uzliny, způsobují tam těžký zánět. Tento zánětlivý proces vyvolává zvýšení velikosti lymfatické uzliny a také způsobuje další nepříznivé příznaky u dítěte.
V pediatrické praxi existují také formy lymfadenitidy způsobené viry. Tyto mikroskopické mikroorganismy snadno vstupují do těla vzduchovými kapičkami, stejně jako přímo do krve. Virová lymfadenitida je obvykle serózní. Bakteriální druhy již způsobují hnisavý zánět. Příznaky nežádoucí lymfadenitidy u virových infekcí se zpravidla objevují již za 2-5 dní po nástupu onemocnění.
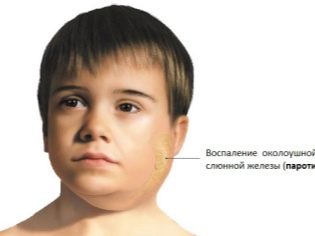
Oteklé lymfatické uzliny mohou být dokonce důsledkem jednoduché infekce chřipky. Následující virová onemocnění také vedou k rozvoji lymfadenitidy u dětí: rubeola, virová akutní tonzilitida, parotitida, plané neštovice a další. Po zotavení zmizí všechny nepříznivé příznaky zánětu lymfatických uzlin.
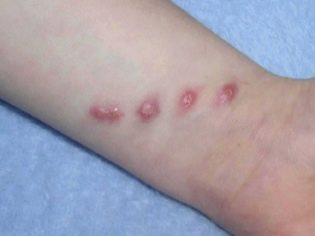
Rodiče se svými domácími mazlíčky by měli být velmi opatrní. Normální škrábance mohou často vést k rozvoji lymfadenitidy u dítěte.
Kočky jsou nositeli nebezpečné nemoci - felinoza. V tomto případě nemoci nemají prakticky žádný účinek. Pokud zvíře kousne nebo poškrába dítě s tímto onemocněním, dítě se také může nakazit.
Felinoz se objevuje u dětí s různými variantami lymfadenitidy.
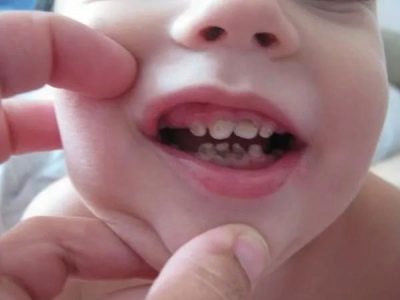
Vědci identifikovali nejčastější příčiny zánětu lymfatických uzlin u dětí starších šesti let. Mezi ně patří: toxoplazmóza, tuberkulóza, mononukleóza, brucelóza, aktinomykóza, syfilis a osteomyelitida, jakož i různá zubní onemocnění (odontogenní onemocnění). Pozdní léčba zubů zubů nebo kazatelen vede k velmi rychlému šíření infekce do lymfatických uzlin. V této situaci jsou postiženy především lymfatické uzliny umístěné pod čelistí.
Nejen různé infekční agens mohou u dětí způsobit lymfadenitidu. Oteklé lymfatické uzliny mohou být sekundárním projevem jiných onemocnění.
Různé varianty lymfadenitidy se vyskytují, když:
- různé nádorové neoplazmy (včetně leukémie);
- lymfosarkom;
- revmatologická onemocnění (systémový lupus erythematosus, revmatoidní artritida a další);
- lymphogranulomatosis;
- neuroblastom a rhabdomyosarkom;
- po úrazu traumatické lymfatické uzliny;
- Kawasakiho choroba;
- různá onemocnění gastrointestinálního traktu.
V současné době vědci začali oslavovat vznik "drogové" lymfadenitidy. K této formě onemocnění dochází v důsledku předávkování léky nebo jejich příliš dlouhého užívání. Tato varianta lymfadenitidy je registrována u ne více než 3-5% případů. Aby se odstranily nepříznivé příznaky, je třeba provést přezkoumání provedené léčby a úplné zrušení léků vyvolávajících onemocnění.
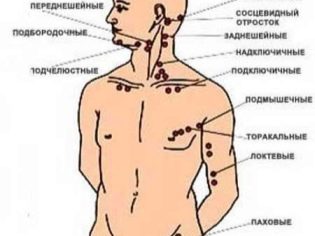
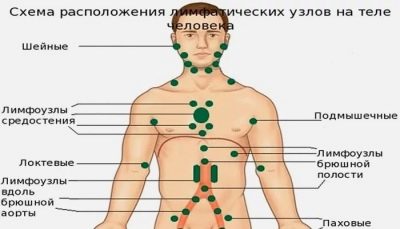
Zvětšené lymfatické uzliny způsobené různými patologiemi se mohou vyskytovat téměř kdekoli: pod paží, na krku, v břišní dutině, v slabinách, na hlavě, pod čelistí.
Taková rozmanitost klinických variant onemocnění vyžaduje nutnost použití nozologické klasifikace. Označuje různé formy onemocnění s ohledem na hlavní klasifikační znaky.
Druhy
V současné době lékaři používají několik klasifikací. Vzhledem k prevalenci procesu je tedy celá lymfadenitida rozdělena na oblastní a generalizovaná. Časté formy se vyskytují zejména u dětí s oslabeným a často nemocným onemocněním, stejně jako u dětí s různými formami stavů imunodeficience.
Všechny regionální lymfadenitidy lze rozdělit do několika klinických možností:
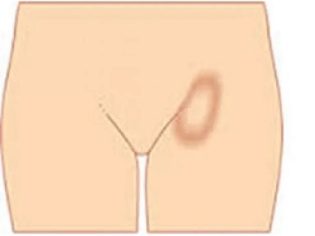
- Inguinal. Charakterizovaný oteklými lymfatickými uzlinamise nachází v oblasti slabin. Podle statistik je nejčastěji tato forma lymfadenitidy zaznamenána u chlapců. Inguinální lymfadenitida je často důsledkem onemocnění močových orgánů.
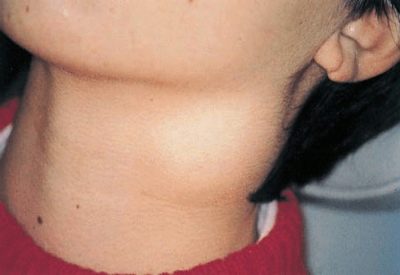
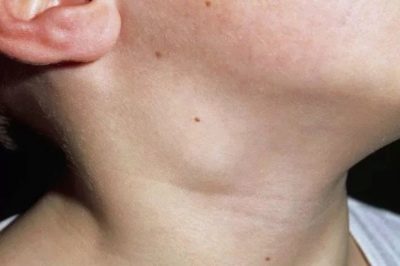
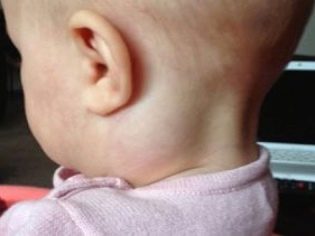
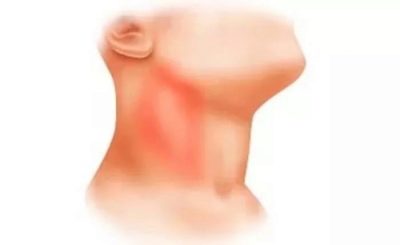
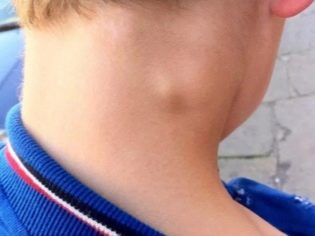
- Krk. Nalezen v téměř 80% případů. Nejčastěji se vyskytují u dětí do 10 let. Způsobené různými příčinami, včetně četných patogenů.
- Submandibulární. Vyskytují se v důsledku reaktivního zánětu, tekoucí v lymfatických uzlinách umístěných pod dolní čelistí. Nemocné zuby jsou také běžnou příčinou této formy lymfadenitidy u dětí. Charakterizován trvalým průběhem, obvykle špatně přístupným k terapii. Lymfadenitida může u dítěte přetrvávat po dlouhou dobu.
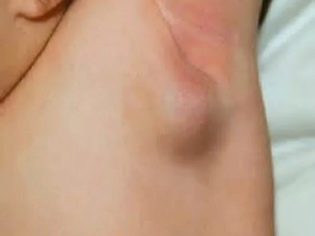
- Axillary. Nejčastěji se vyskytují u systémových onemocnění. To může také nastat v nádorových procesech, také jak v některých infekčních nemocích. Podle statistik se častěji registrují u dívek. Často je proces jednostranný.
- Mesenteric. Charakterizovaný nárůstem mezenterických lymfatických uzlinv dutině břišní. Nadměrně zvětšené lymfatické uzliny způsobují různé abnormality v činnosti orgánů gastrointestinálního traktu, včetně střev. Pro některé formy mesenterické lymfadenitidy je charakteristická zvětšená játra.
Lékaři také identifikují několik klinických variant onemocnění, které se od sebe liší, pokud jde o výskyt nepříznivých symptomů. Tato klasifikace zahrnuje následující formy:
- Pikantní Obvykle první nepříznivé projevy nemoci zcela zmizí za 2-3 týdny od okamžiku jejich výskytu. Po odeznění akutního procesu dochází k úplnému uzdravení.
- Subakutní. Nežádoucí příznaky mohou trvá několik týdnů až měsíc. S příznivým průběhem onemocnění přichází také uzdravení. Pokud je nemoc závažná, nedojde k úplnému vyléčení.
- Chronické. Charakterizován přetrváváním nepříznivých účinků příznaky déle než jeden měsíc. Obvykle se tato varianta onemocnění vyskytuje ve vlnách: periody exacerbací jsou nahrazeny remisí. K odstranění nepříznivých příznaků a prevenci dlouhodobých následků onemocnění je nutné jmenovat komplexní léčbu.
- Reaktivní. V tomto případě všechny klinické projevy nemoci se vyskytují v dítěti doslova během několika hodin. Kvůli této nemoci trpí blahobyt dítěte. Dítě může cítit silnou slabost, odmítá jíst, začíná být velmi zlobivé.
Zánět, který se vyskytuje v lymfatických uzlinách, může mít různé klinické možnosti:
- Serous. Lékaři tuto infiltraci také nazývají. Obvykle dochází k virovým infekcím. Průběh onemocnění je obvykle mírný nebo středně závažný.
- Purulentní. Vývoj této formy přispívá k předchozím infekce bakteriální infekcí. Zánětlivý proces je obvykle velmi akutní a způsobuje četné nežádoucí příznaky. Hnisavá lymfadenitida je doprovázena výrazným zvýšením tělesné teploty, často až febrilních čísel. K odstranění nežádoucích příznaků je třeba jmenovat vysoké dávky antibakteriálních léčiv.
- Nekrotické. Nepříznivá varianta vývoje onemocnění. Tato forma vede k úplné nekróze (smrti) postižené tkáně. Průběh onemocnění je velmi nepříznivý. Léčba se provádí pouze v nemocnici. V případě velmi vážného stavu může být dítě hospitalizováno na jednotce intenzivní péče a jednotce intenzivní péče.
- Adenoflegmon Je to také velmi nepříznivá volba pro rozvoj onemocnění.. K odstranění symptomů je nutné předepsat celý komplex různých léků. Ošetření se provádí přísně ve stacionárních podmínkách. Prognóza je podmíněně příznivá.
Akutní cervikální lymfadenitida. Tato forma onemocnění je nejčastější. Často se vyskytuje u dětí po infekcích.Mezi ně patří: chřipka, akutní tonzilitida, katarální respirační infekce, dětské infekce a další. V pneumonii se vyskytly případy vzestupu cervikálních lymfatických uzlin. Existují také časté varianty odontogenní lymfadenitidy.
Docela obyčejná cesta zánětu - přechod hnisavého procesu z vedlejších nosních dutin.
Děti s těžkou sinusitidou nebo sinusitidou mají vysokou šanci na získání lymfadenitidy. Vývoj tohoto stavu zpravidla vede k poklesu imunity. Často nemocní nebo oslabení děti, podle statistik, onemocní mnohem častěji než jejich zdraví vrstevníci.
Vrchol výskytu cervikální lymfadenitidy se vyskytuje ve věku 6-10 let. V této době jsou lymfatické uzliny nejvíce náchylné k různým infekcím. Tato vlastnost je způsobena fyziologií těla dítěte. Převažující počet případů cervikální lymfadenitidy se vyskytuje v důsledku infekce bakteriálními infekcemi. Ty představují více než 70%.
Pro odstranění nepříznivých symptomů spojených s rozšířenými lymfatickými uzlinami se používá celá řada různých léčebných a fyzioterapeutických postupů. Obvykle trvá alespoň 2-3 týdny aktivní léčby k normalizaci stavu. V některých případech může trvat i několik měsíců. Sledování stavu dítěte se provádí ve všech fázích léčby onemocnění.
Inguinální lymfadenitida. Tato klinická varianta onemocnění je charakterizována zvětšenými lymfatickými uzlinami v tříslech. Mohou být zvýšeny v dívce i chlapci. Podle statistik jsou však chlapci náchylnější k inguinální lymfadenitidě. Symptomy onemocnění jsou stejné jako u jiných klinických forem.
Ve většině případů má inguinální lymfadenitida serózní variantu. Existují však také hnisavé druhy. Pozdní diagnostika vede k tomu, že se stávají nebezpečnými formami - abscesy. Tyto hnis formace mohou snadno vybuchnout s vypršením hnisu z rány. Při vzniku hnisavého abscesu je nutná okamžitá žádost o lékařskou péči.
Mezenterická lymfadenitida. K této klinické variantě onemocnění dochází s nárůstem lymfatických uzlin umístěných v mesentérii. Je také sekundárním projevem mnoha nemocí vnitřních orgánů. Mesadenitida může být akutní a chronická. Děti s touto patologií jsou pozorovány nejen u pediatra, ale také u dětského gastroenterologa. V některých případech budete možná muset konzultovat chirurga.
Objevuje se mesadenitida hlavně ve vyšším věku. Zvětšená lymfatická uzlina v dutině břišní vede k výskytu různých nežádoucích příznaků. Nejcharakterističtějším příznakem onemocnění je výskyt křeče nebo bolesti kloubů v břiše. Nejnebezpečnější průběh nemoci u kojenců je, když dítě ještě nemůže říct matce nebo lékaři o jeho příznacích.
Zánět v dutině břišní může způsobit mnoho různých komplikací. V případě výrazného hnisavého procesu se mohou zánětlivé lymfatické uzliny prorazit expirací hnisu uvnitř peritonea. To vede k rozvoji hnisavých abscesů a v některých případech dokonce k výskytu sepse.
Zahájení léčby mesenterické lymfadenitidy - jmenování protizánětlivých a antibakteriálních látek. S neúčinností léčby v některých případech je nutná chirurgická léčba. Indikace pro operaci jsou stanoveny cévním nebo abdominálním chirurgem. Prognóza onemocnění je podmíněně příznivá.
Symptomatologie
Závažnost symptomů lymfadenitidy závisí na mnoha důvodech. Nejdůležitější jsou: věk dítěte, přítomnost stavů imunodeficience, předčasné narození při narození a chronická onemocnění komorbidů.U velmi malých dětí, nemoc postupuje, zpravidla s živými příznaky a může dokonce proměnit v chronickou formu.
Pro různé varianty lymfadenitidy charakteristické:
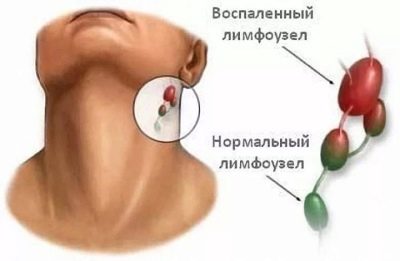
- Zvýšení velikosti různých skupin lymfatických uzlin. V některých případech se lymfatické uzliny stávají viditelnými i po vizuální kontrole ze strany. Kůže nad nimi může být změněna nebo ne. Záleží na klinické formě onemocnění. V některých formách se kůže nad lymfatickými uzlinami stává jasně červenou nebo dokonce ohnivou šarlatovou.
- Bolest nebo citlivost na palpaci. Během pocitu lymfatických uzlin lze konstatovat, že dítě má určité nepohodlí. S těžkou lymfadenitidou se objeví silná bolest. Může se zvýšit po horké lázni nebo v lázni, stejně jako při aktivní fyzické námaze.
- Soudržnost s pokožkou. Když cítíte lymfatické uzliny, můžete si všimnout jejich výrazné pohyblivosti. To je způsobeno těžkým zánětem v lymfoidní tkáni lymfatické uzliny. U některých nemocí zůstávají lymfatické uzliny pevně přivařené k pokožce a nepohybují se.
- Příznaky intoxikace. Všechny hnisavé lymfadenitidy se vyskytují se zvýšením tělesné teploty na subfebrilní nebo dokonce febrilní čísla. Na pozadí takové febrile může dítě vykazovat známky horečky nebo dokonce těžké zimnice. Obecný stav se zhoršuje, žízeň se vyvíjí.
- Porušení chování dítěte. V akutním období nemoci se dítě stává pomalejším, špatně hraje s hračkami. Mnoho kojenců je špatně připojeno k prsu. Často trpí chutí a spánkem. Dítě se může stát docela pasivní.
Tyto příznaky jsou základní. Objevují se téměř ve všech klinických formách lymfadenitidy. Není vždy možné podezření na mírné formy onemocnění doma. Pro stanovení správné diagnózy je často nutné další odborné poradenství.
Diagnostika
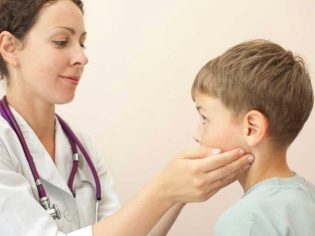
Když je zjištěna zvětšená lymfatická uzlina, okamžitě vezměte dítě k lékaři.
Někdy je lymfadenitida prvním klinickým markerem velmi nebezpečných onemocnění, včetně nádorových nádorů. V žádném případě byste neměli táhnout s odvoláním na lékařskou péči! To může vést k přechodu nemoci na chronickou formu nebo zhoršit průběh onemocnění.
Lymfatické uzliny se zvětšují a stávají se dostupnými pro palpaci. Když cítíte, můžete také nastavit jejich odhadovaný průměr. V některých případech získají velikost "hrachu" nebo "fazole". Při provádění domácí inspekce buďte opatrní! Nesnažte se příliš zatlačit na zanícené lymfatické uzliny. Taková léčba může pouze podpořit zánětlivý proces.
Při zjištění příznaků lymfadenitidy u dítěte jsou rodiče opravdu zmatení. Neví, který lékař požádat o pomoc. Za prvé, stojí za to se zaregistrovat k konzultaci s pediatrem. Vyšetří dítě a učiní předběžný závěr o tom, jaký druh onemocnění by mohl způsobit nárůst lymfatických uzlin u dítěte.
V některých případech lékař pošle dítě k konzultaci s lékařem infekčních onemocnění, revmatologem, kardiologem nebo gastroenterologem. Tito odborníci vám pomohou stanovit správnou a přesnou diagnózu. Některé klinické situace jsou poměrně obtížné. V tomto případě je nutná lékařská konzultace, na které se zúčastní několik lékařů různých specializací. Stanovení správné diagnózy je nezbytným krokem pro vypracování správné taktiky léčby.
Po provedení všech nezbytných klinických vyšetření lékař předepíše dětem několik laboratorních a instrumentálních testů. Jsou nezbytné k dalšímu ověření diagnózy. Všechny děti s lymfadenitidou jsou předepsány:
- Obecné klinické vyšetření krve a moči. Tyto jednoduché testy vám umožní identifikovat možnou infekční příčinu nemoci, stejně jako stanovit stupeňZávažnost funkčních poruch.
- Biochemický krevní test. Je nutné identifikovat primární fokus. Často je určen k vyloučení souvisejících onemocnění, včetně onemocnění ledvin a zažívacího systému.
- Cytologické a histologické vyšetření. K provedení této analýzy se předběžně provede malá část lymfatické uzliny punkcí. Ve speciální laboratoři výzkumní pracovníci laboratorních lékařů zkoumají hlavní klinické znaky. Tento test je vysoce informativní a umožňuje zjistit příčinu onemocnění.
- Podvodní zánětlivý exsudát. Tato studie se obvykle provádí ve spojení s histologií. Tento test dává poměrně přesnou představu o tom, jaký druh zánětu vznikl v lymfatických uzlinách. Během studie můžete navíc stanovit citlivost detekovaných mikroorganismů na různé typy antibiotik a bakteriofágů.
- Píchnutí lymfatické uzliny. Po provedení tohoto postupu se vyžaduje histologické vyšetření. To vám umožní stanovit diagnózu v 98% případů. Tento test je vysoce specifický a byl úspěšně používán v pediatrické praxi po mnoho let pro stanovení správné diagnózy.
- X-ray. Metoda má poměrně vysoké radiační zatížení. Přidělené dětem pouze pod přísným označením. Radiografie se obvykle nevztahuje na děti mladší dvou let. Studie poskytuje popisný obraz přítomnosti mnoha nemocí, nemá však vysokou citlivost a specificitu.
- Ultrazvukové vyšetření. Určeno pro stanovení skutečné velikosti zapálených lymfatických uzlin. Metoda poskytuje přesný obraz o existující patologii v lymfatických uzlinách.
- Počítačová a magnetická rezonanční terapie. Přidělené pouze ve složitých diagnostických případech, kdy stanovení diagnózy jinými metodami je nemožné. Metody jsou vysoce informativní a přesné. Během studie se u dítěte nevyskytuje žádná bolest.
Léčba
Terapie onemocnění je obvykle složitá. K odstranění nežádoucích příznaků předepisují lékaři různé kombinace léků. Mohou být použity ve formě tablet, injekcí a v případě závažného onemocnění ve formě kapiček a různých infuzí.
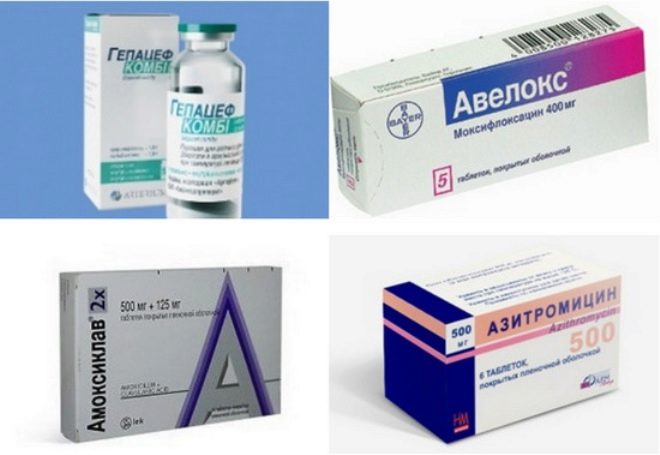
Léčba lymfadenitidy - rychlost. První jmenovaný prostředek konzervativní terapie. Mezi ně patří protizánětlivá a antibakteriální činidla.
Antibiotika jsou předepisována pouze v případech, kdy je zjištěn hnisavý proces nebo v průběhu diagnostických testů byly zjištěny bakterie.
V současné době používaná antibakteriální léčiva se širokým spektrem účinku. Účinně bojují proti několika druhům bakterií najednou. K léčbě různých forem lymfadenitidy jsou předepisovány: peniciliny chráněné kyselinou klavulanovou, cefalosporiny poslední generace, fluorochinolony a další. Průběh léčby antibiotiky je obvykle 10-14 dnů. Během léčby se provádí povinné sledování účinnosti předepsané léčby.
Při určování virové příčiny onemocnění jsou předepsány antivirotika. Obvykle se doporučuje používat po kratší dobu. V průměru je to 5-7 dní. Antivirová léčiva jsou předepisována v kombinaci s protizánětlivými léky. Tato kombinace vám umožní dosáhnout nejlepšího výsledku v co nejkratším čase.
Protizánětlivé léky pomáhají eliminovat příznaky intoxikace. Paracetamol, nimesulid, ibuprofen a další se používají ke snížení tělesné teploty. Tyto látky jsou předepsány pro symptomatickou léčbu. Užívání léků by mělo být pouze tehdy, když teplota stoupne nad 38 stupňů.
Také pro odstranění bakteriálních toxinů z těla vyžaduje bohatý teplý nápoj. Pomáhá normalizovat zdraví dítěte mnohem rychleji. Jako nápoje, kompoty a ovocné nápoje vyrobené z různých druhů ovoce a bobulovin se dobře hodí. Pro jejich přípravu se používá čerstvé i mražené ovoce.
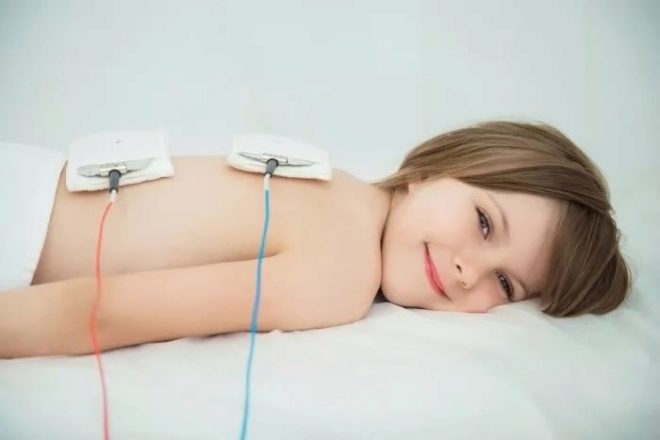
Subakutní a chronická lymfadenitida může být léčena fyzioterapeutickými metodami. Je však třeba mít na paměti, že tyto metody mají také řadu kontraindikací. Například u dětí s rakovinou a revmatologickými onemocněními je jejich použití nežádoucí. K eliminaci lymfadenitidy se používají různé metody magnetické terapie, ultrazvuku, infračerveného záření a mnoha dalších.
S neefektivností konzervativní léčby lze přiřadit operaci. Je důležité poznamenat, že údaje pro ně jsou přísně omezeny.
Obvykle se operace provádí pouze u starších dětí. Většina případů lymfadenitidy přechází samostatně nebo po konzervativní léčbě a nevyžaduje chirurgickou léčbu.
Prevence
Důležitým prvkem preventivních opatření pro lymfadenitidu je přísná kontrola průběhu všech infekčních onemocnění v těle. Všechny neléčené infekce mohou způsobit příznaky lymfadenitidy. Pro prevenci zánětu v lymfatických uzlinách je nutné povinné sledování stavu zubů. Je lepší léčit kazy v nejranějších stadiích, což zabraňuje rozvoji pulpitidy.
Děti, zejména první roky života, musí být očkovány proti všem dětským infekcím s ohledem na jejich věk.
Běžné „karanténní“ nemoci se často stávají příčinou lymfadenitidy u dětí předškolního věku. Předcházení mnoha z nich je velmi snadné. Za tímto účelem je nutné včas předat dítěti všechna nezbytná očkování.
Posílení imunity je také důležitou složkou prevence lymfadenitidy u dětí. Správná výživa, zdravý spánek a aktivní venkovní hry budou zárukou dobré nálady a vynikající práce imunitního systému. Naučit své dítě zdravému životnímu stylu by mělo být od prvních dnů. Tento dobrý zvyk mu v budoucnu pomůže být aktivní a nebude nemocný.
O tom, co dělat, když jsou lymfatické uzliny zvětšeny, viz další video.