Příčiny, příznaky a léčba epilepsie u dětí
V dětské neurologické praxi existuje celá řada nemocí, které jsou známy již od starověku. Epilepsie je považována za jednu z těchto „záhadných“ nemocí. Co by měli rodiče vědět o této nemoci u dětí, řekne tento článek.
Příčiny
Nejcharakterističtějším projevem tohoto onemocnění je výskyt záchvatů. Tyto projevy mohou být velmi odlišné. Průběh onemocnění je obvykle doprovázen opakovaným výskytem takových útoků po určitou dobu. Pokud má dítě záchvaty více než dvakrát, měla by být tato skutečnost důvodem, proč rodiče hledají další radu od dětského neurologa.
Pro tento stav jsou charakteristické nejen neurologické, ale i psychopatologické poruchy. Lékaři-neurologové v mnoha zemích považují tuto nemoc za jednu z nejvýznamnějších v dětském lékařství.
Prevalence onemocnění u dětí je poměrně nízká. V průměru to je až 0,55 až 0,8% u všech dětí.
Je důležité poznamenat, že epilepsie se poprvé projevuje ve velmi odlišném věku. Docela často začínají první nežádoucí příznaky již u dětí mladších 2 let. V některých případech může být průběh onemocnění nepříznivý. Existují určité formy epilepsie, které je obtížné napravit léčbou léky. Jsou také docela běžné u dětí.
Epilepsie byla lékařům známa více než jedno století. Dříve lékaři neměli potřebné znalosti o mechanismu onemocnění. Ve středověku, lidé, kteří trpěli projevy nemoci byli považováni za "ďábla posedlí". Tam jsou také literární díla těch let, které popisují pacienty s epilepsií docela dobře.
S rozvojem laboratorní a instrumentální diagnostické základny mají lékaři nové informace o mechanismu vývoje onemocnění. To vedlo odborníky k myšlence, že je nutné zkoumat příčiny, které přispívají k výskytu charakteristických projevů onemocnění. Neexistuje jediný důvod pro rozvoj nežádoucích příznaků onemocnění. Výskyt nežádoucích klinických příznaků onemocnění může vést k různým důvodům.
Nejvíce nevysvětlitelná forma onemocnění je idiopatická. Příčiny nepříznivých příznaků tohoto patologického stavu, vědci nestanovili. Oni navrhnou, že dědičná predispozice vede k jejich vzhledu v tomto případě. K dnešnímu dni jsou vedeny vědecké experimenty zaměřené na studium specifických „kauzálních“ genů, které spouštějí vznik onemocnění s různou závažností v dětském organismu.
Vývoj patologických ložisek v mozku, které vyvolávají výskyt charakteristických záchvatů, výsledky. Také se nazývají spoušť. Dopad takových faktorů může být i v době, kdy dítě nese dítě.
Zneužívání budoucí matky alkoholem nebo kouřením jsou velmi významné spouštěče. V tomto případě se tvorba patologické oblasti - epileptogenní fokus, vyskytuje již v období prenatálního vývoje dítěte.První nežádoucí příznaky se v tomto případě mohou objevit již u novorozenců.
Těžké těhotenství To může také ovlivnit narození dítěte, které má abnormální oblasti v mozku, působit další vývoj epilepsie. Gestasa a patologie placentárního průtoku krve, zejména v prvním trimestru a na začátku druhého, mohou vést k tvorbě epileptogenních ložisek v budoucím dítěti. Počet takových stránek se může lišit. V této fázi je téměř nemožné předvídat jejich možný vzhled v dítěti.
Různé typy infekcí Převedené budoucí mámou při nošení dítěte jsou také poměrně časté spouštěče. Bakterie a viry, které mají poměrně malé rozměry, dokonale pronikají hemato-placentární bariérou. Takové šíření infekce se rychle dostane do těla budoucího dítěte prostřednictvím systému placentárního krevního oběhu, který je společný s matkou.
Virové nebo bakteriální infekce přenášené maminkou, zejména na počátku těhotenství, vyvolávají výskyt různých patologických oblastí v mozku dítěte. V některých případech může dokonce i těžký průběh bakteriální pneumonie vést k dalšímu rozvoji nežádoucích příznaků epilepsie u dítěte.
Organické poškození mozku během porodu - Jedna z nejčastějších příčin nežádoucích příznaků onemocnění v budoucnu. Poranění mozku a krvácení způsobují tvorbu patologických oblastí změněné tkáně. Práce neuronů se v tomto případě značně liší.
Porodníci-gynekologové si to všimnou Existuje několik nejnebezpečnějších klinických situací, které vznikají při porodu, které mohou přispět k výskytu nežádoucích příznaků epilepsie u dítěte:
- zapletení šňůry;
- prodloužené postavení hlavy plodu v pánvi matky při průchodu porodním kanálem;
- příliš dlouhé suché období;
- dlouhodobou práci.
Výsledná hladina kyslíku (hypoxie) mozku vede k tvorbě epileptogenních ložisek u dítěte později. První nežádoucí příznaky onemocnění se v tomto případě objevují již u kojenců.
Infekční onemocnění vedoucí k rozvoji meningitida nebo encefalitida u dětí také přispívá k možnému rozvoji dalších nežádoucích příznaků onemocnění. Nejnebezpečnější jsou v tomto případě mikroby, které dokonale pronikají mozkovou bariérou mozku. Dostávat se do cév mozku, mikroby rychle vést k vývoji silného zánětlivého procesu, vést k vývoji patologických oblastí v dítěti. Tato forma epilepsie je u žáků zcela běžná.
Ne ve všech případech mohou lékaři určit lokalizaci patologického zaměření. To však nevylučuje vznik všech nových záchvatů, charakteristických pro toto onemocnění, u dítěte. Tato forma onemocnění se nazývá kryptogenní. V obecné struktuře nemoci, podle statistik, to představuje téměř 60% všech případů tohoto onemocnění.
V současné době existuje stále více vědeckých výsledků studií, které ukazují, že autoimunitní mechanismus probíhá ve vývoji epilepsie. To potvrzuje skutečnost, že pacienti trpící tímto onemocněním mají ve své krvi zvýšené množství specifických protilátek, které mají nepříznivý vliv na jejich vlastní mozkové buňky.
Tyto projevy se vyskytují nejen v primární formě epilepsie, ale také v důsledku infekčních onemocnění v minulosti.
Během epilepsie se v těle dítěte vyskytuje celý komplex různých poruch. Jejich vzhled je vyvolán narušením práce hlavního "počítače" těla - mozku.Je zajímavé, že podobné změny se vyskytují u rodičů a blízkých příbuzných nemocného dítěte. Změny metabolismu vody a elektrolytů, acidobazická rovnováha a metabolické procesy přispívají ke změně práce mnoha vnitřních orgánů.
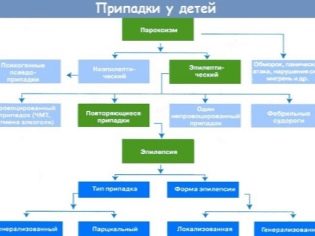
Druhy
Klinické varianty onemocnění mohou být velmi odlišné. Tato rozmanitost je do značné míry určena počáteční lokalizací patologického fokusu, který je lokalizován v mozku. V některých případech může být několik takových epileptických ložisek. V této situaci se průběh onemocnění zpravidla výrazně zhoršuje.
Lékaři rozlišují několik typů epilepsie, které se často vyskytují v dětské neurologické praxi:
Rolandic. První příznaky se vyskytují u dětí, obvykle po 3 letech. Nejčastěji se vyznačuje výskytem spontánních nočních útoků. V patologickém procesu se obvykle jedná o svaly obličeje. Podle statistik má většina dětí epizody epilepsie ve snu od 3 do 5 krát za rok.
Idiopatická částečná. Charakterizován vývojem týlních záchvatů. Poměrně často je tato klinická forma onemocnění doprovázena výskytem různých zrakových vad a halucinací, jakož i různých očních symptomů. Tato varianta onemocnění se zpravidla vyskytuje u dětí ve věku od dvou let do dospívání. Docela často jsou první případy onemocnění zaznamenány u dětí do 3 let.
- Benigní idiopatická. Sběr genealogických dějin hraje klíčovou roli při stanovení správné klinické diagnózy. Příznaky epilepsie jsou v tomto případě identifikovány u nejbližších příbuzných a dokonce i u rodičů nemocného dítěte. Onemocnění je dědičné autozomálně dominantním rysem. První příznaky onemocnění se obvykle objevují již v prvních měsících života dítěte.
- Benigní myoklonická epilepsie dětství. Poměrně vzácná klinická forma tohoto onemocnění. Tato varianta onemocnění se vyznačuje výskytem myoklonických záchvatů u nemocného dítěte. Dítě v tomto případě může zůstat plně při vědomí. První příznaky nemoci mohou být zpravidla rozpoznány již u jednoletého dítěte.
Dětská absansnaya. Nachází se u dětí od 1 roku do 10 let. Vyznačuje se výskytem absencí různého trvání. Motorické a konvulzivní kontrakce v této klinické formě zpravidla chybí. Průměrná doba trvání nepřítomnosti v této variantě onemocnění se pohybuje od několika sekund do půl minuty.
Mládež absansnaya. Debutní choroba - dospívání. Podle klinických příznaků se podobá dětinské absenci. První nežádoucí příznaky se objevují u adolescentů, ale mohou se vyvíjet i ve věku 18-22 let. Trvání epileptického období je zpravidla v této klinické formě 2-40 sekund.
Mladistvý myoklonus. Při vývoji onemocnění hraje důležitou roli dědičný faktor. Vyskytuje se hlavně u dospívajících. Vyznačuje se rozvojem více konvulzivních kontrakcí u dítěte. Vědomí během útoku může být zachováno.
S generalizovanými křečovitými záchvaty. Tato klinická forma onemocnění se také nazývá epilepsie s obdobími probuzení. Věk výskytu prvních nežádoucích příhod nemoci může být velmi odlišný. Symptomy tohoto typu epilepsie se vyskytují jak u nejmladších dětí, tak u dospělých. Vyšetření elektroencefalogramem neprokazuje jasné poškození nebo patologické zaměření.
Westův syndrom. Objeví se pouze u dětí. Vyznačuje se výskytem více konvulzivních kontrakcí u nemocného dítěte. Gypsarytmie je specifická změna v EEG, která se vyskytuje v tomto konkrétním klinickém případě onemocnění.Křečovité útoky obvykle trvají několik desítek sekund, ale mohou střídavě následovat.
Lennox-Gasto syndrom. K nejvyššímu výskytu dochází ve věku 3-6 let. Tato klinická forma onemocnění je doprovázena rozvojem nejen neurologických, ale i psychopatologických poruch. Nemocné dítě zaostává za svými vrstevníky v čase fyzického a duševního vývoje. Tyto specifické odchylky od věkové normy se vyskytují u 90-92% dětí s touto formou onemocnění.
S myoklonickými astatickými záchvaty. Tato klinická forma se také nazývá syndrom Duse. Podle statistik se první nepříznivé příznaky onemocnění objevují u dětí předškolního věku. Tato forma se projevuje různými křečemi, které se vyskytují v pažích a nohách. V některých případech má dítě charakteristický příznak této klinické varianty onemocnění - „kývnutí“ krku.
Esesův syndrom. Během pomalého spánku se objevují specifické příznaky onemocnění. V doprovodu vzhledu charakteristických rysů elektroencefalogramu (EEG). Maximální incidence je 5 až 15 let. Ve vědecké literatuře jsou informace o výskytu nepříznivých příznaků u dětí v prvních měsících života.
Focal. Vyznačuje se přítomností patologického zaměření v lokální anatomické zóně mozku. Často je lokalizován v temporálním nebo frontálním laloku. Lékaři často poznamenávají, že tato možnost je sekundární a vyskytuje se v důsledku jiných onemocnění. Prognóza této klinické formy onemocnění je podmíněně příznivá.
Jaké jsou záchvaty?
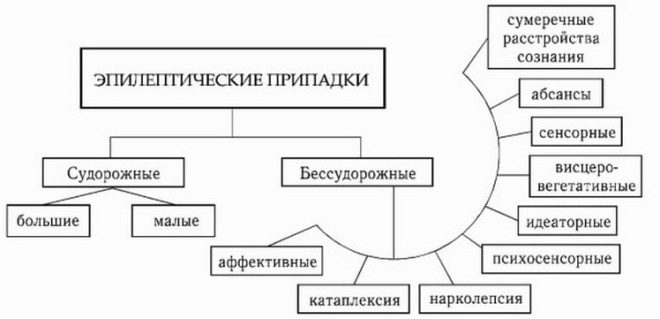
Jedním z nejtypičtějších projevů onemocnění je výskyt speciálních útoků. Jsou doprovázeny rozvojem záchvatů u dítěte. Jejich trvání může být velmi odlišné a závisí na mnoha různých faktorech. Závažnost tohoto onemocnění závisí do značné míry na tom, jak často se takové záchvaty vyskytují, a také na tom, jak dlouho trvají v konkrétním dítěti. Charakteristické záchvaty mohou být částečné a generalizované.
Částečné
Tento klinický pohled do značné míry závisí na počáteční lokalizaci patologického fokusu. Při této variantě nemoci dítě při napadení neztratí vědomí. Dokáže docela dobře popsat své pocity. Nejčastějšími porušeními jsou motor. Vyznačují se výskytem vícenásobných kontrakcí jednotlivých skupin svalových vláken. Poměrně často se tento příznak projevuje výskytem křečí v nohách, pažích a obličeji.
Slovní částečné záchvaty nalezené u dětí mnohem méně. Vyznačují se výskytem některých zvukových melodií nebo dokonce individuálních hlasů u dítěte. Někdy dítě "slyší" konverzaci několika lidí.
Mnoho dětí si všimne, že během těchto verbálních záchvatů slyší zvláštní zvuky nebo části slov. Tyto projevy nemoci mohou být často zaměňovány s různými halucinacemi, které se vyskytují u některých duševních nemocí.
Některé děti cítí smyslově-motorické změny. Takové porušení může nastat v pažích, nohách a v některých případech dokonce postihují polovinu těla nebo obličeje.
Vegetativní záchvaty se také zaznamenávají u batolat. Vyznačují se těžkým pocením, silnou bledostí nebo zarudnutím kůže, výraznou dilatací žáků očí a dalšími specifickými znaky. Je důležité poznamenat, že tyto symptomy jsou poměrně vzácné a významně komplikují diferenciální diagnostiku.
Komplikované částečné záchvaty doprovázeno vývojem nebezpečnějšího klinického příznaku. Během těchto útoků může dítě ztratit vědomí. Charakteristickým rysem tohoto typu záchvatů je předběžný vzhled „aury“. Tento konkrétní stav popisuje více než 90% dětí.Vyznačuje se výskytem nepohodlí v žaludku nebo silnou slabostí, rozvojem nevolnosti a zvýšením závratí a bolestí hlavy.
Všechny tyto příznaky se objevují u dítěte obvykle před ztrátou vědomí a jsou velmi nepříznivé.
Příznaky aury mohou být velmi rozdílné.
Některé děti také poznamenávají, že před ztrátou vědomí se cítí:
silná celková slabost, která se během několika minut zvyšuje;
necitlivost v oblasti špičky jazyka, rtů, stejně jako vzrůstající tlak v oblasti hrtanu;
bolest nebo nepohodlí v hrudi;
rostoucí nedostatek vzduchu, obtíže s nucenou (intenzivnější) inhalací nebo výdechem s plným hrudníkem;
těžká ospalost a nesnesitelná touha spát;
vzhled „v hlavě“ různých hlasů, které mluví v jazyce nepochopitelném pro dítě.
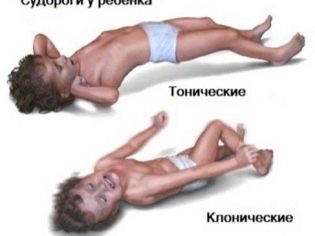
Kombinace patologických příznaků, ke kterým dochází během útoku, může být velmi odlišná. Takové záchvaty se již nazývají sekundární generalizace. Podle jejich mechanismu vývoje patologických příznaků mohou být tonické, klonické nebo tonicko-klonické. Nástup výskytu charakteristických specifických znaků je jednoduchý nebo komplexní epileptický záchvat. Doba trvání aury je v tomto případě od několika sekund do několika minut.
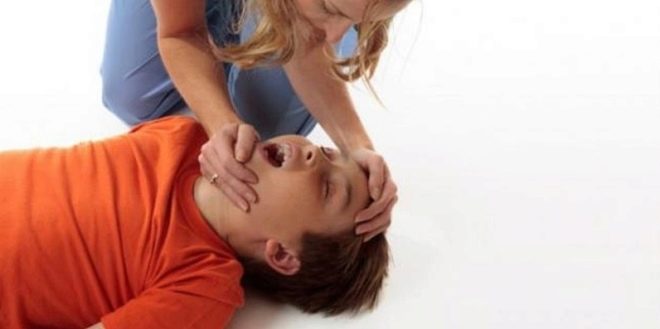
Po tomto stavu dítě obvykle padá na podlahu. Jeho tělo je vytaženo, hlava je vychýlena na stranu. Čelisti těsné. Respirace je obvykle oslabena nebo zastavena. Po několika vteřinách nemocné dítě křečí končetiny nebo celé tělo. Trvání takového tonického záchvatu je obvykle od 10 do 30 sekund.
Dalším stupněm je vývoj klonického záchvatu. Vyznačuje se výskytem silných křečí v pažích a nohách. Pěna se objeví z úst. To je obvykle hojné s krvavými pruhy, které se objevují v něm kvůli skutečnosti, že během útoku dítě kousne špičku nebo zadní část jazyka.
Poslední fází je relaxace. Během tohoto období dítě leží nehybně, jeho žáci jsou rozšířeni, nereaguje na vnější podněty.
Tato specifická znamení jsou známa z nejstarších dob. Takový průběh onemocnění a přispěl k vzniku řady jeho jmen. Toto onemocnění se také nazývá "epilepsie" nebo "tanec". Během období „svaté“ inkvizice se věřilo, že démon v okamžiku zabavení dítěte démonovi naplní. Byly tam i různé obřady, které měly vyhnat různé démony.
V současné době se významně změnilo pochopení mechanismu onemocnění. Při vývoji takových nebezpečných tonicko-klonických záchvatů je velmi důležité, aby rodiče byli s dítětem.
Pro otce a matky dětí, které mají epilepsii, je velmi důležité, aby si byli vědomi toho, co by mělo být provedeno během nástupu charakteristického záchvatu záchvatů. Pomoc pomůže zabránit výskytu nepříznivých účinků na dítě.
Zobecněno
Projevy tohoto onemocnění jsou doprovázeny rozvojem absencí, charakterizovaných krátkodobou ztrátou vědomí. V tomto případě může být délka klonických křečí časově velmi rozdílná. V některých případech mohou dokonce zcela chybět.
Nástup epilepsie abscesu nelze předpovědět. Několik minut před úplným vypnutím vědomí se malý pacient stane nehybným, dívá se na jeden bod nebo se zcela zastaví.
Vzpomínky na vzpomínku na útok mohou být buď přítomny, nebo vymazány. Mnoho dětí během zhoršování vědomí také reaguje na vnější podněty. Nejcharakterističtějším příznakem generalizovaného záchvatu je ztráta vědomí. Je třeba poznamenat, že ve většině případů je zcela rychle obnovena. Aura obvykle není charakteristická. Absans v čase může být od pár sekund do ½ minuty.
Mohou být jednoduché i složité. První se vyznačují všemi výše uvedenými příznaky. Komplikované jsou doprovázeny rozvojem nejrůznějších symptomů. Nejčastějším projevem v této době je výrazná kontrakce jednotlivých svalových skupin. Recenze otců a matek nemocných dětí ukazují, že během takové složité nepřítomnosti může dítě náhodně rozptýlit nebo rozptýlit předměty a hračky.
Mnoho dětí spadne na kolena a pak na hýždě. Dalším stupněm rozvoje útoku je úplná ztráta vědomí. Některá miminka mají mimovolné kontrakce končetin. Obvykle se jemně zametají ve své amplitudě. Žáci dítěte se rozšiřují. Během několika sekund se zvyšuje napětí kosterního svalstva.
Některá miminka mají třes končetin. Zpravidla nejprve jemně zametá, ale pak jde do oddělených křečovitých řezů v končetinách. Obvykle tyto nežádoucí příznaky přetrvávají u dětí po dobu 15-25 sekund. U některých dětí mohou tyto projevy trvat i několik minut.
Během takového útoku je velmi důležité, aby rodiče nebo zdravotnický personál byli s dítětem, protože to pomůže předcházet nebezpečným následkům a komplikacím.
Příznaky
Závažnost nepříznivých projevů onemocnění závisí do značné míry na tom, kde se nacházejí patologické epileptogenní místa. Věk nástupu nebo debutu nehraje důležitou roli. V některých případech je u novorozenců onemocnění mnohem snazší než u dospívajících. Přítomnost komorbidit u dítěte zpravidla zhoršuje celkovou prognózu.
U dětí s epilepsií se za nejčastější projevy onemocnění považují různé typy epileptických záchvatů. Často se vyvíjejí Jacksonian záchvaty. Tyto změny se vyznačují výskytem vícenásobných kontrakcí svalových skupin. Nesmí být nejdéle v době svého vzhledu. Tyto specifické znaky jsou charakterizovány vzestupem vědomí soumraku.
Dítě se může stát necitlivými částmi těla. Obvykle se jedná o končetiny, jazyk nebo tváře. Během útoku je kontakt s dítětem zcela narušen. Dítě je k situaci lhostejné a také prakticky nereaguje na vnější podněty.
Malé záchvaty jsou také poměrně časté u dětí. Vyznačují se výskytem častých okulomotorických pohybů a hypotonického obličeje. V některých klinických formách se vyskytují abscesy, které jsou doprovázeny úplnou necitlivostí svalových skupin obličeje. Během těchto útoků dítě zpravidla silně hodí oči.
Skutečně nebezpečná klinická situace je epileptický záchvat. Tento stav je doprovázen řadou několika záchvatů, které se postupně navzájem nahrazují. Dítě může být na krátkou dobu v bezvědomí. V tomto stavu je svalový tonus významně snížen, což je doprovázeno hyporeflexií. Během útoku má dítě srdeční abnormality - tepová frekvence se zvyšuje a pulz je velmi slabý.
Epileptický záchvat je obvykle doprovázen změnou několika klinických stavů. Za prvé, dítě spontánně spadne. Od silného křeče glottis dítě může hodně vykřiknout. Po několika vteřinách dítě vrátí hlavu. Z boku jsou dobře viditelné intenzivní pohyby hrudníku.
Vzhled dítěte během epileptického záchvatu obvykle přináší rodiče do skutečné hrůzy. Je důležité mít vždy na paměti, že nemůžete paniku! Rodiče by měli pomoci dítěti a dát mu řádnou první pomoc. Během útoku je kůže dítěte obvykle bledá. Rty a viditelné sliznice mají modrý odstín.
V některých případech nemají děti žádné tonické nebo klonické změny. V této situaci se dítě jeví pouze vizuální nebo verbální halucinace. Děti mohou vidět různé barevné záblesky nebo obrázky, které se objevují doslova ve vzduchu. Slovní halucinace jsou doprovázeny výskytem různých slov nebo zvukových frází v mozku.
Existují poměrně vzácné, ale velmi zajímavé formy onemocnění. Patří mezi ně epilepsie. V tomto případě se po přečtení prvních slov jakéhokoli textu objeví nepříznivé příznaky.
Obvykle je tato forma epilepsie zaznamenána pouze ve školním věku a poté u dospělých. Nejčastějším projevem této klinické možnosti je silné záškuby dolní čelisti.
Docela často je tento proces jednostranný. V některých případech se objeví dítě a kombinované zrakové postižení. Dítě může mít dyslexii - poruchu řeči. Obvykle se tento příznak vyskytuje u dětí s dlouhým průběhem onemocnění. Závažný průběh této klinické varianty onemocnění může vést k výrazným poruchám duševního vývoje.
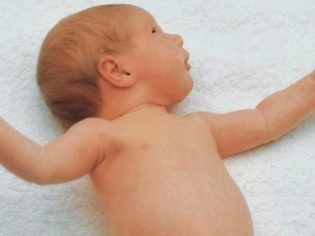
První příznaky u kojenců
Dědičná benigní idiopatická epilepsie často vede k rozvoji nežádoucích příznaků u novorozenců. První příznaky onemocnění jsou zjištěny v prvním týdnu života dítěte. Tato forma je doprovázena výskytem multifokálních klonických záchvatů. Jsou charakterizovány monotónními nebo očními symptomy.
Mnohokrát, mnohočetné konvulzivní kontrakce jsou doprovázeny vegetativními projevy. Mezi ně patří: silné slinění, zvýšené pocení, zvýšená srdeční frekvence a skoky krevního tlaku, zarudnutí kůže obličeje a horní poloviny těla. Charakteristické změny v tomto případě jsou zaznamenány pouze během útoku. V období mezi těmito záchvaty není možné identifikovat žádné abnormality na EEG.
Benigní novorozenecké křeče nemají dědičné predispozice. První nežádoucí příznaky se v tomto případě vyskytují u dítěte po dobu 3-5 dnů života. V tomto případě není možné identifikovat známky nemoci u nejbližšího příbuzného. Tato forma se projevuje u dítěte s více monoklonálními útoky. Mohou se objevit během 20-22 hodin.
Tato forma onemocnění je doprovázena výskytem křečovitých kontrakcí, ke kterým dochází v různých částech těla. Za prvé, proces může zahrnovat končetiny nebo části těla, potom jsou postupně zahrnuty další anatomické zóny.
Migrace těchto poruch je charakteristickým znakem této klinické formy onemocnění u dětí. Některé děti mají celou řadu epileptických stavů.
Benigní myoklonická epilepsie kojenců se vyskytuje u dětí prvního roku života. Proces obvykle začíná horní polovinou těla. Rodiče si tyto příznaky mohou všimnout sami. Ležící v postýlce během útoku, dítě může často zvednout ramena a táhnout paže. Také si všimněte, že tato forma onemocnění je možná během prvních kroků. Při vstávání na nohy se dítě může silně houpat a svaly dolních končetin se silně kroutí.
Mnoho rodičů si myslí, že pokud dítě často padá, může to znamenat přítomnost epilepsie u dítěte. To však není úplně pravda. Délka útoků je obvykle krátká a nepřesahuje několik sekund. Mohou nastat téměř v kteroukoli denní dobu. První příznaky onemocnění se obvykle vyskytují u dítěte v prvních šesti měsících života.
Postavení šermíře je jedním ze symptomů, které lékaři kontrolují při vyšetření dítěte. Během tohoto stavu je hlava dítěte otočena k rameni. Rameno a noha jsou silně protaženy ze stejné strany.Druhé pero se otočí opačným směrem. Noha na protější straně je ohnutá v koleni.
Obvykle se tento stav vyskytuje u dětí, které utrpěly silná poranění.
Diagnostika
Počáteční klinické vyšetření je pouze orientační. Pro správnou diagnózu je nutné další laboratorní a přístrojové vyšetření.
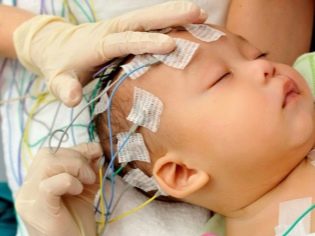
K dnešnímu dni, “zlatý standard” diagnózy této nemoci je zvažován elektroencefalografie (EEG). Je třeba poznamenat, že každé druhé dítě v nepřítomnosti útoku nemá žádné změny na elektroencefalogramu.
Identifikace specifických příznaků přímo během epileptického záchvatu vám umožní dostatečně přesně provést správnou diagnózu. V obtížných klinických situacích, kdy je diagnóza velmi obtížná, vyžaduje několik EEG nebo denní monitorování tohoto indikátoru.
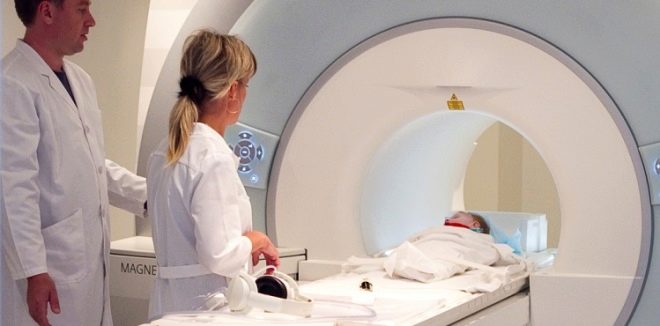
Neuroimaging je také používán stanovit diagnózu. To vám umožní přesně identifikovat různé organické patologie mozku.
Tato studie umožňuje nejen objasnit správnou diagnózu, ale také určit prognózu a další taktiku terapie. Studie, které jsou zahrnuty do neuroimagingu, zahrnují počítačovou tomografii a zobrazování magnetickou rezonancí. MRI umožňuje určit lokální oblasti patologické tkáně, které vyvolávají výskyt nepříznivých charakteristických příznaků u dítěte.
Děti trpící epilepsií dostávají několik laboratorních testů. Mezi ně patří obecné klinické vyšetření krve a moči, biochemické krevní testy, stanovení specifických autoprotilátek a hladin glukózy a laktátu, jakož i sérologické testy.
V některých případech je do vyšetřovacího plánu zahrnuto vyšetření břišních orgánů, Dopplerova sonografie krční a mozkové cévy, elektrokardiografie a další studie.
Léčba
Někteří rodiče se domnívají, že epilepsii lze vyléčit. Není to však vždy tak. Některé formy tohoto onemocnění zůstanou s dítětem po zbytek života. Hlavním principem terapie je výběr nezbytného schématu symptomatických léků, které by měly správný terapeutický účinek, ale nezpůsobily by vznik komplexu nepříznivých symptomů u nemocného dítěte.
Léčba by měla být prováděna až po stanovení úplné klinické diagnózy. V některých případech se léčba onemocnění provádí jedním lékem.
Složitost léčby má několik výhod:
pomáhá snížit riziko záchvatů v asi 75-85% případů;
umožňuje snížit dávkování léků při zachování maximálního léčebného účinku;
snížení možného komplexu vedlejších účinků v důsledku použití různých léčebných skupin.
Zahajovací terapie nemoci - jmenování věkové dávky léku. Obvykle je předepsán v plné výši v souladu s věkem.
Výběr dávky se provádí individuálně. Tento výpočet provádí dětský neurolog, který léčí a sleduje dítě trpící epilepsií.
V současné době lékaři preferují drogy, které mají postupné a dočasné propuštění. Takové léky mohou zabránit novým záchvatům lépe než jejich předchůdci. Hlavními prostředky jsou metabolity kyseliny valproové. Patří mezi ně "Depakinhrono", "Konvuleksretard." Léky na bázi karbamazepinu se také používají k odstranění nežádoucích příznaků.
Během jmenování je nutné, aby se záchvaty objevily u dítěte po dobu jednoho měsíce nebo déle. Pokud tohoto cíle není dosaženo, pak lékaři předepsat jiné drogy druhé a třetí úrovně, a předchozí droga je zrušena.Zrušení se provádí poměrně pomalu - během několika týdnů. Takové systematické selhání může snížit možné riziko vedlejších účinků.
Důležitou roli při léčbě epilepsie hraje dodržování terapeutické ketogenní diety. Aby se zabránilo novým případům onemocnění, mělo by dětské menu obsahovat optimální množství bílkovin a tukových potravin.
Taková intenzivní dieta je nezbytná pro to, aby dítě kompenzovalo narušený metabolismus. Musí být respektován denní příjem kalorií.
V některých situacích jsou předepsány barbituráty. V současné době existují dávkové formy, které je třeba aplikovat pouze jednou denně. Tento způsob léčby se používá hlavně pro profylaktické účely. Tyto léky mají mnoho vedlejších účinků. Mezi ně patří silná letargie a celková slabost, závažné zhoršení paměti a pozornosti, patologické obtíže s pamatováním, dyspeptické poruchy, hepato-nefrotoxicita, poškození pankreatické tkáně, různé poruchy metabolismu porfyrinu a výskyt edému.
Rehabilitace
Psychosomatika hraje důležitou roli při provokování nových záchvatů konvulzivních kontrakcí. Zvláště často psycho-emocionální stres vede k výskytu křečí u dospívajících dívek. Prevence nadměrného zatížení je nezbytná pro rozvoj nových záchvatů onemocnění.
Dodržování optimálního denního režimu je nutné u všech dětí trpících epilepsií.
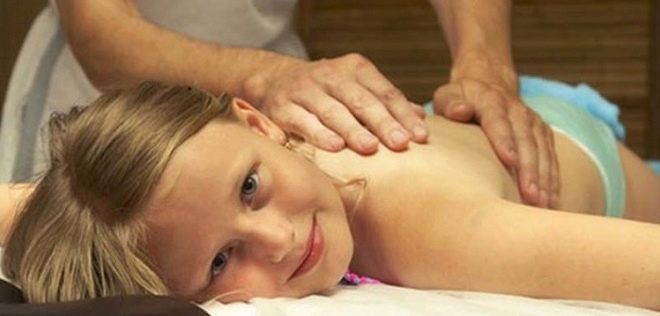
Dlouhý průběh onemocnění vede k tomu, že dítě má více svalových poruch. K odstranění těchto nepříznivých příznaků je nutná léčebná masáž. Sekvence masážních pohybů může zlepšit svalový tonus a zmírnit abnormální svalové napětí. Dětem s epilepsií se doporučuje, aby během celého roku prováděli několik kurzů lékařské masáže.
V tomto videu se dozvíte o diagnóze epilepsie na klinice "Family Doctor".